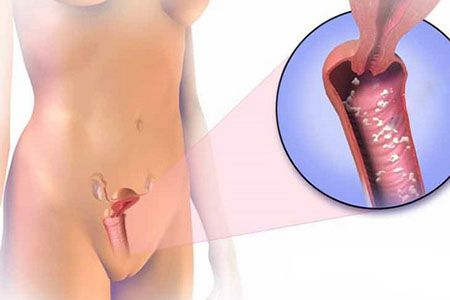
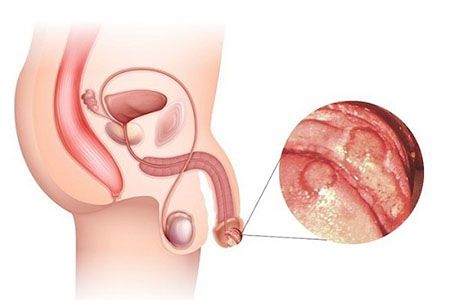
Акушеры-гинекологи многих стран в последнее время отмечают высокую тенденцию роста венерических инфекций. Наиболее частой причиной посещения врача у женщин становится вагинальное поражение, вызванное грибами рода Candida – вульвовагинальный кандидоз. Наблюдается воспаление слизистых оболочек: уретры, вульвы, влагалища.

Причины и способы передачи инфекции
Распространена молочница среди женского населения детородного возраста: больше чем половине женщин врачи ставили этот диагноз. Виной этому плохая экология, неправильное питание и частые стрессы, а также бесконтрольное применение медицинских препаратов, иммунодепрессантов, антибиотиков и гормоносодержащих контрацептивов.
Инфекция может передаваться половым путем, поэтому заболевание встречается и у мужчин, но гораздо реже.
Беременная женщина, болеющая молочницей, является передатчицей инфекции своему новорожденному ребенку. В наиболее тяжелой форме вульвовагинальный кандидоз протекает у ВИЧ-инфицированных больных: организм лишен всякой сопротивляемости и болезнь прогрессирует.
Как выявляют болезнь?
Кандидоз бывает трех видов: кандидоносительство, острый и хронический (рецидивирующий). Первая клиническая форма протекает скрыто и она считается самой легкой. Грибы присутствуют в организме, но сильный иммунитет не дает инфекции развиваться. Острый кандидоз протекает не более двух месяцев, а хронический сохраняется постоянно, немного заглушаясь лечением. Рассмотрим симптомы вульвовагинального кандидоза:
- творожистые выделения обильного или умеренного характера из половых путей;
- сильный зуд, жжение, раздражение влагалища, реже – в области анального отверстия;
- неприятные ощущения во время полового акта или водных процедур;
- непрекращающийся неприятный запах;
- боли при мочеиспускании.
Болезненно любое прикосновение к стенкам влагалища, происходит снижение половой активности. Важно, что симптомы могут не проявляться, поэтому следует записаться на прием к гинекологу и сдать анализы. Врач возьмет мазок и соскоб с пораженных участков, определит наличие возбудителей инфекции и подберет схему терапии.
Обостряется кандидоз за неделю до начала менструации и несколько стихает во время критических дней. Реже инфекция может поразить мочеиспускательный канал и распространяться в мочевом пузыре. Тогда начинает развиваться цистит и кандидозный уретрит.
Методы терапии?

Существует множество препаратов местного применения, способных обеспечить эффективное лечение вульвовагинального кандидоза. Применение азоловых препаратов ликвидирует симптомы и ведет к излечению в 90% случаев после проведения терапии. Основными препаратами блокирования инфекции были и остаются:
- кремы,
- мази,
- вагинальные таблетки,
- свечи-супозитории.
Свечи («Нео Пенотран Форте», «Тержинан», «Бетадин», «Ливарол» и т. д.) не очень удобны в применении (постоянно нужно использовать прокладки) и имеют длительную продолжительность лечения – до 7 дней. Чаще используют таблетки одноразового применения, которые имеют широкий спектр действия («Дифлюкан», «Микомакс»): лечение здесь длится всего 1-3дня. Капсулы ликвидируют грибок не только во влагалище, но и во всем организме, а интравагинальные мази – «Бутоконазол», «Клотримазол», «Тиоконазол» – чаще применяются совместно с другими препаратами.
Препараты для лечения вагинитов борются с одной инфекцией, но имеют совершенно разные побочные эффекты. Все медикаменты назначаются гинекологом исходя из индивидуальных особенностей организма пациентки. Не используйте непроверенную информацию и соблюдайте дозировки, назначенные врачом.
Диета для пациенток
Хронический и острый вульвовагинальный кандидоз наряду с медикаментозным лечением эффективно блокируется при соблюдении строгой диеты:
- Очищение организма. Обильное питье (сок, вода), различные чаи опорожняющего действия, клизмы.
- Для восстановления благоприятной флоры кишечника принимайте препараты, восстанавливающие баланс бактерий (назначит врач). Лактобактерии повышают иммунитет и сопротивление организма инфекциям.
- Какие продукты следует исключить из рациона: алкоголь любого вида; сыры, грибы, сухофрукты; сахар, мед, газированные напитки; маринады, различные соусы, содержащие уксус.
- Полезные продукты при лечении: белок – мясо, рыба, яйца; салат из морских водорослей; оливковое масло и орехи; различные отвары – шиповник, рябина, душица, черная смородина и боярышник.
Терапия при беременности

Каждая третья беременная женщина обращается к гинекологам с этой проблемой. Неактивные грибки, находившиеся в организме, с течением беременности начинают размножаться и беспокоить беременную, идет обострение хронической формы болезни. Вульвовагинальный кандидоз имеет благоприятную среду для размножения в кислотном балансе влагалища, так как организм в этот период претерпевает большие гормональные изменения.
Осложнения при беременности:
- Кандидозное поражение всех внутренних органов.
- Полный отказ от лечения может привести к гибели плода.
- Недоношенность плода (роды на 7-8 месяце беременности)
- Хроническая гипоксия плода.
- Преждевременная потеря околоплодных вод.
- Роды проходят труднее, сопровождаясь многочисленными разрывами мягких тканей.
Грибок поражает органы новорожденного: слизистую, кожные покровы, пуповину. Заражение малыша чаще всего происходит при родах, но если молочница в запущенной стадии, то проблемы начинаются еще в период вынашивания.
Лечение стоит начинать после 12 недели беременности, так как токсичность препаратов может навредить формирующемуся плоду. Далее возможно локальное лечение суппозиториями. Оно не самое эффективное, поэтому вспышки кандидоза возможны снова.
Основные направления профилактики молочницы:
- Использование средств защиты во время полового акта, особенно при смене партнера.
- Не используйте гормональные контрацептивы, как средство защиты от беременности, без назначения врача.
- Правильное питание и отказ от изнуряющих диет.
- Ограничьте спринцевания влагалища, ведь так вымываются полезные бактерии, нарушается pH влагалищной среды.
- Во время антибиотикотерапии используйте противогрибковые свечи.
- Отказ от курения и употребления алкоголя. Эти привычки снижают общую сопротивляемость организма.
- Сон и отдых.
Это довольно простые меры профилактики, но в то же время, они очень действенны. Соблюдая их, вы можете быть уверены, что вульвовагинальный кандидоз вас не побеспокоит.